O câncer de vagina é uma condição pouco frequente, mas que merece atenção especial devido ao impacto que pode causar na saúde da mulher.
Embora seja raro, esse tipo de câncer pode se desenvolver silenciosamente, muitas vezes sem apresentar sintomas claros nos estágios iniciais.
Portanto, conhecer os fatores de risco, os sinais de alerta e a importância do diagnóstico precoce é essencial para garantir um tratamento eficaz e melhores chances de cura.
Neste texto, vamos abordar os principais aspectos do câncer vaginal, ajudando você a entender mais sobre essa doença e a importância do acompanhamento ginecológico regular.
Acompanhe!
O que é o câncer de vagina?
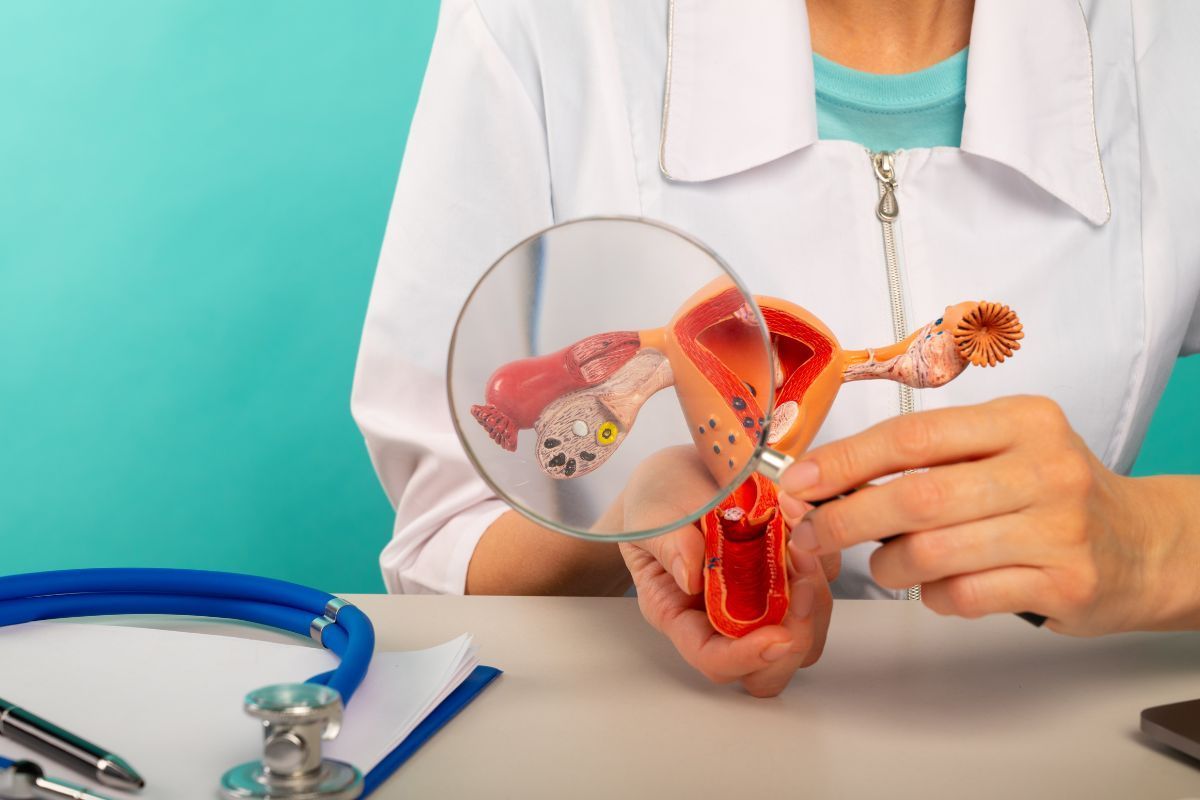
O câncer de vagina é um tipo raro de câncer ginecológico que se desenvolve nas células do canal vaginal, a estrutura que conecta o colo do útero à vulva.
De acordo com o Instituto Nacional de Câncer (INCA), esse tipo de câncer representa menos de 2% de todos os cânceres ginecológicos e é mais comum em mulheres com mais de 60 anos.
A maioria dos casos é do tipo carcinoma de células escamosas, que se origina na camada mais externa da mucosa vaginal.
Quais são os diferentes tipos de câncer vaginal?
O câncer vaginal pode se manifestar de formas distintas, dependendo do tipo de célula onde ele começa.
Carcinoma de células escamosas.
Esse é o tipo mais comum e representa cerca de 90% dos casos de câncer vaginal.
Ele tem origem nas células finas e achatadas que revestem a parede interna da vagina, conhecidas como células escamosas, e se correlaciona fortemente com a infecção persistente pelo vírus HPV, tal qual o câncer de colo uterino.
Adenocarcinoma
Esse tipo de câncer vaginal começa em células glandulares na vagina, sejam elas ectópicas (adenose vaginal) ou originadas de resquícios embrionários ou metaplasia (exemplo: a partir de lesões de endometriose vaginal), dado que na vagina geralmente não temos este tipo de células.
Ele é mais comum em mulheres acima dos 50 anos.
Entretanto, uma forma chamada adenocarcinoma de células claras costuma atingir mulheres mais jovens que, ainda no útero, foram expostas ao medicamento dietilestilbestrol (DES), usado no passado durante a gravidez.
Melanoma vaginal
Bastante raro e se forma nos melanócitos, células que produzem o pigmento que dá cor à pele e à mucosa vaginal.
Sarcoma vaginal
Ele se desenvolve nos tecidos mais profundos da parede vaginal, como músculos e tecido conjuntivo.
Assim como o melanoma, é extremamente incomum.
Existem diferentes subtipos de sarcoma: o rabdomiossarcoma, mais comum na infância, e o leiomiossarcoma, que tende a afetar pessoas acima dos 50 anos.
Quais são os principais sintomas dessa condição?
O câncer de vagina é frequentemente silencioso em seus estágios iniciais, o que dificulta sua detecção precoce.
Muitas mulheres podem não apresentar sintomas ou sinais evidentes até que a doença esteja em um estágio mais avançado, momento em que os sintomas podem se tornar mais pronunciados, como sangramentos anormais, secreção fétida, dor ou desconforto.
Essa característica silenciosa torna a conscientização sobre a saúde vaginal e a atenção aos sinais do corpo ainda mais essenciais.
Consultas regulares ao ginecologista e a autoavaliação são fundamentais para a detecção precoce e o tratamento eficaz, aumentando as chances de um prognóstico positivo.
Os principais sintomas do câncer de vagina incluem:
- Sangramento vaginal anormal: pode ocorrer fora do período menstrual, após a menopausa ou após relações sexuais;
- Corrimento vaginal incomum: secreção com odor forte ou coloração anormal pode ser um sinal de alerta;
- Dor no sexo: desconforto ou dor durante o ato sexual pode indicar alterações na mucosa vaginal;
- Dor na pelve: dor persistente ou sensação de pressão na região pélvica pode ser um sintoma;
- Presença de nódulo ou massa na vagina: pode ser percebido durante o exame ginecológico ou pela própria paciente;
- Dificuldade para urinar ou evacuar: em casos mais avançados, o tumor pode pressionar estruturas próximas, como bexiga e intestino.

Quem tem maior risco de desenvolver esse tipo de câncer?
Os principais fatores de risco para o câncer de vagina incluem:
- Idade avançada: a maioria dos casos ocorre em mulheres com mais de 60 anos;
- Histórico de neoplasia intraepitelial vaginal (VAIN): Lesões pré-cancerosas na vagina aumentam a probabilidade de evolução para câncer;
- Exposição ao dietilestilbestrol (DES): mulheres expostas ao medicamento DES no útero (cujo uso foi comum entre as décadas de 1940 e 1970) têm risco aumentado de desenvolver essa condição;
- Tabagismo: fumar aumenta o risco de vários tipos de câncer ginecológico, incluindo o vaginal, especialmente em presença de infecção por HPV.
- Histórico de câncer do colo do útero ou outras neoplasias ginecológicas mulheres que já tiveram câncer cervical ou que foram tratadas com radioterapia pélvica têm maior risco de desenvolver câncer vaginal;
- Imunossupressão: pacientes com o sistema imunológico comprometido, como pessoas com HIV ou em uso prolongado de medicamentos imunossupressores, apresentam risco elevado.
O HPV pode causar câncer de vagina?
Sim, o HPV pode causar câncer de vagina.
A infecção persistente por tipos de HPV de alto risco, como o HPV-16 e o HPV-18, está diretamente relacionada ao desenvolvimento de diversos cânceres anogenitais, incluindo o câncer vaginal.
O vírus provoca alterações nas células da mucosa que, com o tempo, podem evoluir para lesões pré-cancerosas e, eventualmente, para o câncer propriamente dito, especialmente o carcinoma de células escamosas.
Embora o HPV seja muito frequente e, na maioria dos casos, o organismo consiga eliminá-lo naturalmente, a infecção persistente em mulheres com outros fatores de risco, pode aumentar as chances de evolução para o câncer.
A boa notícia é que o câncer vaginal relacionado ao HPV é considerado evitável, especialmente por meio da vacinação contra o vírus e da realização de exames ginecológicos periódicos.
No nosso blog, temos um artigo completo sobre a vacina do HPV, confira!
Como realizamos o diagnóstico do câncer de vagina?
O diagnóstico do câncer de vagina começa com a escuta atenta dos sintomas relatados pela paciente, como sangramento anormal, dor pélvica ou dor no sexo.
A partir daí, realizamos o exame ginecológico, no qual podemos identificar alterações visíveis na mucosa vaginal, como lesões, nódulos ou áreas endurecidas.
Em casos suspeitos, é fundamental realizar uma colposcopia, que permite a visualização ampliada da vagina com o auxílio de um aparelho específico e a aplicação de soluções que evidenciam alterações celulares.

Quando identificamos alguma área suspeita, coletamos uma amostra de tecido através da biópsia, que é o exame definitivo para confirmar o diagnóstico.
Em alguns casos, também solicitamos exames de imagem, como ressonância magnética ou tomografia computadorizada, para avaliar a extensão da doença e o possível comprometimento de estruturas vizinhas.
O câncer de vagina tem cura? Quais são as principais opções de tratamento?
As chances de cura dependem do estágio em que a doença é descoberta, do tipo de tumor e das condições gerais de saúde da mulher.
Assim, quando identificado nas fases iniciais, o tratamento costuma ser mais eficaz e menos agressivo.
As principais formas de tratamento incluem a cirurgia, a radioterapia e a quimioterapia, que podemos indicar isoladamente ou em combinação.
Geralmente, indicamos a cirurgia para lesões menores e localizadas, podendo envolver a retirada do tumor com margem de segurança ou, em casos mais avançados, a remoção de estruturas mais amplas da pelve.
A radioterapia é uma das opções que mais utilizamos, especialmente nos casos em que o tumor está mais avançado ou quando não é possível realizar cirurgia.
Já a quimioterapia pode ser usada em associação à radioterapia para potencializar os efeitos do tratamento ou em casos em que o câncer já se espalhou.
Quando devo procurar a ginecologista?
Procurar a ginecologista regularmente é fundamental para a saúde da mulher, não apenas para prevenir o câncer de vagina, mas também para identificar precocemente outras condições ginecológicas que podem evoluir silenciosamente.
Mesmo na ausência de sintomas, é essencial manter o acompanhamento de rotina, pois muitas doenças graves se desenvolvem de forma assintomática no início.
Inclusive, é válido ressaltar que as mulheres após a menopausa não devem abandonar as visitas à especialista.
Pelo contrário, cuidar da saúde nesta etapa da vida é fundamental para a longevidade com qualidade de vida.
Lembramos que contar com uma ginecologista de confiança é ter uma aliada no cuidado com sua saúde íntima e geral.
Então, se você notar alguma alteração ou está há algum tempo sem passar por consulta, este é o momento ideal para agendar seu atendimento.
Sua saúde merece prioridade!
Compartilhe este conteúdo